概述
- 根据阻滞程度,分为一度、二度和三度
- 超过一半的病例,可能与血压、血糖升高有关
- 一度房室传导阻滞患者通常无症状
- 一度、二度患者,如无症状,无需特殊处理
疾病定义
冲动在心脏传导系统的任何部位均可发生减慢或阻滞,如果发生在心房与心室之间,则称房室传导阻滞。
房室传导阻滞又称房室阻滞,是指房室交界区脱离了生理不应期后,心房冲动传导延迟或不能传导至心室。
房室传导阻滞主要是指在房室结、房室束及分支的阻滞。可以单点阻滞,也会发生多点阻滞。
流行病学
房室传导阻滞的流行病学特征,目前为止并不明确。
对无心脏病的正常人进行24小时动态心电图检测,发现2.2%的人出现过短暂的二度I型房室传导阻滞,特别是安静状态下心率<60次/分的人。
心电图检查发现,QRS间期>0.12秒,与房室传导阻滞的发生显著相关。此外,房颤患者一度房室传导阻滞的发生率高出无房颤患者的2倍;起搏器植入者一度房室传导阻滞的发生率高出无植入者3倍。
疾病类型
根据心跳激动从心房传到心室延迟的严重程度,可以分为一度、二度和三度房室传导阻滞。
医生根据心电图检查数据,进行阻滞的分型。主要依据心电图的P波、P-R间期、QRS波群等。
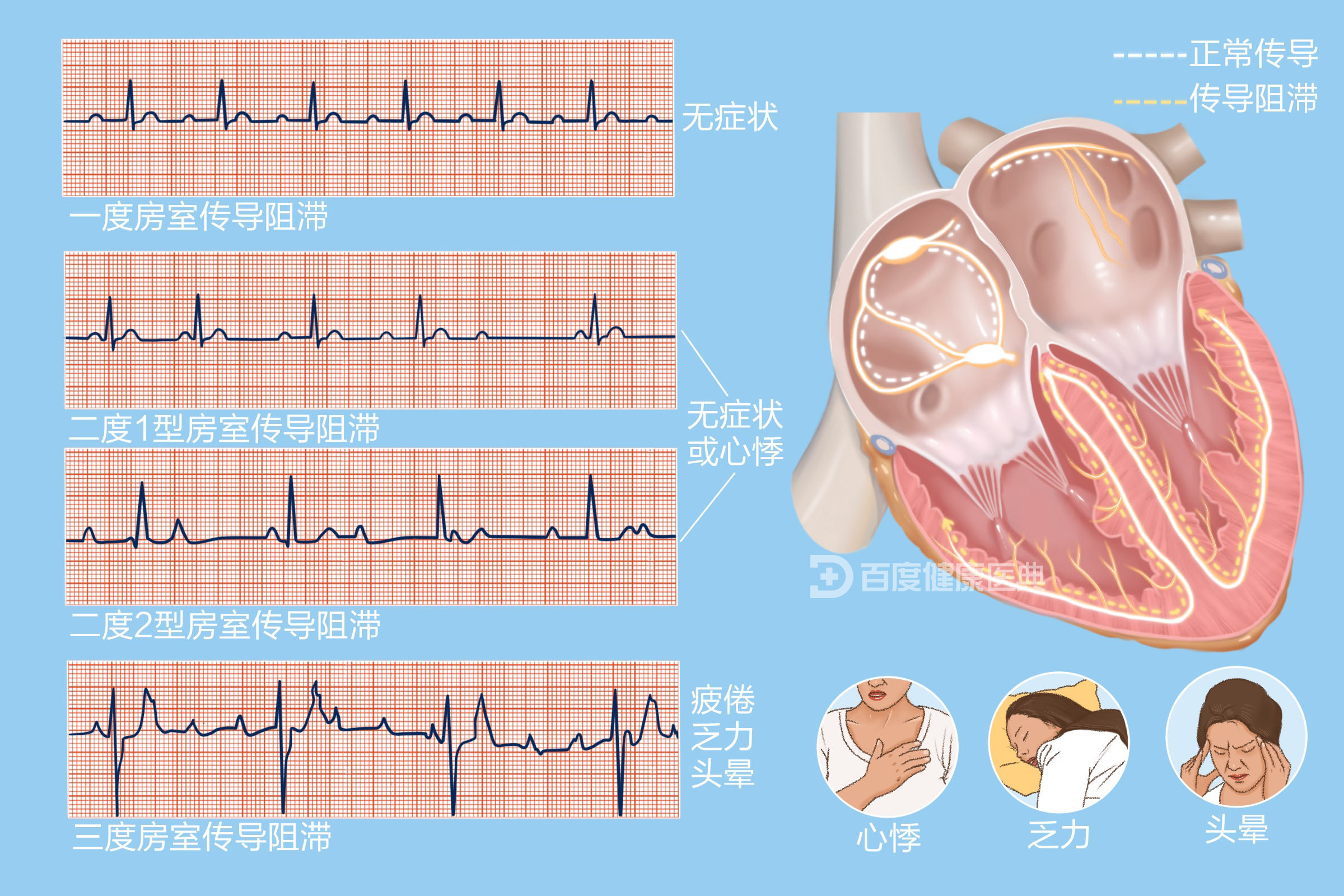
一度房室传导阻滞
心电图显示传导速度变慢,P-R间期变长。比如成人的P-R间期大于200毫秒,儿童大于180毫秒。
二度房室传导阻滞
相对于一度房室传导阻滞,二度房室传导阻滞时,患者会出现心悸、胸闷等症状。此时,心脏的“信号”传导进一步受到阻碍。根据房室传导阻滞的严重程度,通常又可以分为二度Ⅰ型房室传导阻滞和二度Ⅱ型房室传导阻滞。
二度Ⅰ型房室传导阻滞
I型时,P-R间期逐渐延长,直至P波不能下传、QRS波消失,之后再次恢复搏动,常见于年轻、运动型的患者。
二度Ⅰ型房室传导阻滞一般不需要专门的治疗措施,除非引起症状性心动过缓需要治疗,或者需要治疗原发病。
二度Ⅱ型房室传导阻滞
II型时,P-R间期固定,P波突然不能下传。每个QRS波前可以有多个P波。它已经属于病理性传导阻滞了。患者可能没症状,也可能轻度头晕、先兆头痛和晕厥。这取决于传导和阻滞的比率。
在二度房室传导阻滞时,连续2个P波未下传的话,称为高度房室传导阻滞。
三度房室传导阻滞
又称为完全性房室传导阻滞。三度房室传导阻滞时,心脏激动不能从心房传导至心室,心房和心室活动完全分离。P波与QRS波群无关联,通常心房率快于心室率。
病因
引起房室传导阻滞的病因有很多种,各种作用于房室交界区,使之出现缺血缺氧,纤维化、灶样坏死或出现水肿的因素,均会引起房室传导阻滞。
基本病因
发生房室传导阻滞,可能是由于心脏的传导系统解剖结构或功能发生障碍。这种障碍可为永久性的,也可为一时性的,具体原因如下:
- 心脏房室交界区退化变性,心肌淀粉样变;
- 冠心病包括急性、慢性心肌缺血,心脏下壁心肌缺血等可导致房室传导阻滞。心肌缺血纠正后,传导阻滞可缓解。
诱发因素
- 有超过一半的房室传导阻滞病例,可能与血压和血糖水平升高有关;
- 头颈部手术患者、颈动脉窦过敏症患者,当头部位置改变引起颈部压力改变时,也会诱发严重的高度房室传导阻滞;
- 具有心肌抑制作用的药物,可能会导致房室传导阻滞,常见的有普罗帕酮、莫雷西嗪、胺碘酮、β受体阻滞剂等。大多数情况下,在停用这些药物后,症状就会减轻,或至少可部分逆转。
- 心脏病的外科治疗,可能会导致房室传导阻滞,例如:瓣膜置换、导管消融术、介入治疗手术等等。
症状
不同类型的房室传导阻滞其症状也存在很大差异。
一度房室传导阻滞患者通常无症状;二度房室传导阻滞可有心悸症状,也可无症状;三度房室传导阻滞取决于心室率的快慢,可能有疲倦、乏力、头晕等症状。
典型症状
心率减慢
通常<40次/分。确定心室率有助于确定合适的治疗适宜时机、治疗方案。对于心室率非常慢(<40bpm)的患者,应考虑住院治疗,行紧急临时经静脉起搏,或择期永久起搏器植入。
晕厥
晕厥可能意味着心室率的显著降低,如果伴随完全性传导阻滞的突然发展,通常需要紧急安置起搏器。高度房室传导阻滞患者出现晕厥,通常符合快速安置起搏器的指征,除非确定有可纠正的病因。
伴随症状
疲劳和呼吸困难
特别是与劳累有关的疲劳、呼吸困难,提示心室率相对缓慢。
胸痛、心悸、恶心或呕吐
新发或急性房室传导阻滞患者,常出现胸痛、心悸、恶心和呕吐。
血压升高
心室率减慢,伴明显心脏传导阻滞的患者,通常收缩压升高,脉压相对增高。
虽然低血压少见,但是如果心脏传导阻滞患者出现低血压,通常提示心室率显著降低(<40次/分)。
就医
通常情况下,患者会因为感觉心跳减缓或者出现胸闷、心悸等情况去就诊。体检的时候,也会检查出来一部分没有症状的患者。
就诊科室
心血管内科
相关检查
房室传导阻滞在诊断和评估过程中,医生会借助多种实验室检查,以便更好地辅助诊断。
体格检查
医生一般会给患者进行体格检查,会注意患者的生命体征,尤其是心率和血压;进行颈部体格检查,观察颈静脉搏动情况;此外还会给患者进行肺部体格检查、心脏体格检查。
心电图
心电图是该病的常用检查方法,医生通过心电图检查可确定诊断,并通过心电图特征,来区分一度、二度或三度房室传导阻滞。必要时,有条件者也可行希氏束电图检查。
- 一度房室传导阻滞:P-R间期大于200毫秒;
- 二度Ⅰ型房室传导阻滞:P-R间期逐渐延长,直至P波不能下传、QRS波消失;
- 二度Ⅱ度房室传导阻滞:P-R间期固定,P波突然不能下传,每个QRS波前可以有多个P波;
- 三度房室传导阻滞:P波与QRS波群无关联。
血生化
血生化检查主要包括血清钾、血清钙、血pH值、血洋地黄水平等。血生化测定可帮助排查病因,例如,血洋地黄水平升高时,可能怀疑药物因素。
心肌标志物
血清肌钙蛋白可能升高。
24小时动态心电图(Holter)
怀疑症状是由房室传导阻滞引起时,医生会建议采用Holter监测。
胸部X线
怀疑存在结构性心脏病,或者怀疑充血性心力衰竭时,医生会建议拍X线片辅助诊断。
经胸超声心动图
适用于严重心脏传导阻滞,尤其考虑植入永久起搏器的患者,通过经胸超声心动图检查,检测有无结构性心脏病,检测左室射血分数等数值,辅助治疗方案的制定。
冠脉造影
如果怀疑心脏缺血,特别是怀疑急性冠状动脉综合征,在适当的情况下,应当冠脉造影检查。
治疗
应针对不同的病因进行治疗。一度房室传导阻滞与二度Ⅰ型患者如果心室率不太慢,无需特殊治疗;二度II型与三度患者如心室率显著缓慢,伴有明显症状或血流动力学障碍,应予以起搏治疗。
房室传导阻滞治疗的目的是改善由各类型房室传导阻滞引发的症状,防止晕厥和心源性猝死。由于房室传导阻滞患者植入永久起搏器后,预期心室起搏比例较高,所以生理性起搏方式(如希氏束起搏或左束支区域起搏)对其远期预后更佳。
一般治疗
一度、二度I型心脏传导阻滞
一度、二度I型房室传导阻滞患者,如果没有症状,无需特殊处理;如果出现症状,应予以治疗。
治疗的第一步,应停止可能的诱发因素,比如停止服用一些心肌抑制药物,例如:β受体阻滞剂、非二氢吡啶钙通道阻滞剂等。
如果症状严重影响生活,一般应用永久性起搏器植入,通常放置双腔起搏器(1个右心房和1个右心室)。植入过程需要几个小时。当超声心动图检查,左室射血分数<35%时,可考虑带除颤器的双心室起搏器。
二度II型、三度房室传导阻滞
患者如果无症状或症状较轻,纠治病因非常重要。包括:治疗急性冠状动脉综合征、停用心脏毒性药物(如β受体阻断剂等)、纠正血液电解质紊乱或低氧血症等。往往纠正病因后,房室传导阻滞可得到纠治。
当症状进一步恶化,当患者出现晕厥或持续性、严重头晕时,患者可接受临时起搏治疗。当然此时病因纠正治疗依然非常重要。
临时起搏治疗的具体方案选择上,经静脉起搏一般比经皮起搏稳定。如果临时起搏没有改善患者的情况,则应当植入永久性起搏器。
不论哪种类型的房室传导阻滞,病因的治疗都非常重要。在去除病因后,某些房室传导阻滞可以得到恢复。
药物治疗
药物治疗可以作为起搏的过渡治疗,并非长期治疗。
阿托品
通过减少迷走神经过度兴奋,缓解其所导致的心脏传导阻滞。适用于传导阻滞在房室结的患者,需要较长时间用药。但是二度II型传导阻滞患者,应该慎用或者禁用。
地高辛特异性Fab片段
治疗洋地黄过量导致的房室传导阻滞。
异丙肾上腺素
用于急需提高心室率的情况,静脉滴注,视心率情况控制药量。
其他治疗
永久起搏器植入
对于伴有临床症状的房室传导阻滞(特别是二度II型、三度)患者行永久起搏器植入是其首选。可改善其临床症状、防止晕厥及心源性猝死等。
由于房室传导阻滞患者植入永久起搏器后,预期心室起搏比例较高,所以生理性起搏方式(如希氏束起搏或左束支区域起搏)对其远期预后更佳。
预后
预后与房室传导阻滞的程度、部位、相关症状的严重程度有关。 一般在去除病因后,心脏传导阻滞可以纠正。
同一类型的房室传导阻滞,发生在不同部位,意义不同;而同一部位出现不同类型的阻滞,却意义相近。阻滞部位比较低的,预后较严重。
并发症
如阻滞程度不高、心率不低,一般可无并发症;如果高度阻滞且心率非常缓慢,则可导致晕厥、摔伤,甚至猝死。
一度房室传导阻滞患者,房颤发生率是正常人的2倍。
日常
房室传导阻滞患者,需要养成良好的生活习惯,注意劳逸结合。无症状出现时,可以随访观察,定期体检。有症状,且佩戴起搏器治疗的话,则需要了解关于起搏器的使用注意。
日常病情监测
对于安装心脏起搏器的患者,如无特殊不适,一般无需特殊处理,正常生活即可。定期随访,原则是两头密、中间疏。
- 新植入后于1、3、6个月随访并程控,之后每一年随访一次;
- 程控提示预期寿命为1年时,可增加随访次数;
- 程控提示半年或3个月时应考虑起搏器置换。
特殊注意事项
对于安装起搏器的患者应当向医生详细了解,心脏起搏器的相关知识以及正确使用方法;知道自己在哪一家医院,安装的哪种类型的心脏起搏器装置;随身携带医用手链或者证明材料,以便在紧急情况下,让别人知道你体内安装有心脏起搏器,并给与相应的照顾措施;在过安检时,远离强磁场设备。可以告知安检人员,走特殊通道;向医生咨询可以参加何种类型的运动,不要参加足球、篮球等有身体碰撞性的运动;定期去医院随访,检查心脏起搏器,确保仪器工作正常。
心脏电激动传导过程中,发生在心房和心室之间的电激动传导异常,可导致心律失常,使心脏不能正常收缩和泵血,称为房室传导阻滞。房室传导阻滞可发生在房室结、希氏束以及束支等不同的部位。根据阻滞程度的不同,可分为一度、二度和三度房室传导阻滞。三种类型的房室传导阻滞其临床表现、预后和治疗有所不同。
病因
1.以各种原因的心肌炎症最常见,如风湿性、病毒性心肌炎和其他感染。
2.迷走神经兴奋,常表现为短暂性房室传导阻滞。
3.药物不良反应可能导致心率减慢,如地高辛、胺碘酮、心律平等,多数房室传导阻滞在停药后消失。
4.各种器质性心脏病,如冠心病、风湿性心脏病及心肌病。
5.高钾血症、尿毒症等。
6.特发性传导系统纤维化、退行性变(即老化)等。
7.外伤、心脏外科手术或介入手术及导管消融时误伤或波及房室传导组织时可引起房室传导阻滞。
分类
1.一度房室传导阻滞
是指从心房到心室的电激动传导速度减慢,心电图表现为PR间期延长超过0.20s,但是每个心房激动都能传导至心室。
2.二度房室传导阻滞
又分为I型(文氏或称莫氏I型)和II型(莫氏II型)。二度I型房室传导阻滞是最常见的二度房室传导阻滞类型,是指从心房到心室的传导时间逐渐延长,直到有一个心房的激动不能传递到心室。二度II型房室传导阻滞是指心房的激动突然阻滞不能下传至心室,心电图表现为QRS波群有间期性脱漏。
3.三度房室传导阻滞
又称完全性房室传导阻滞,是指全部的心房激动都不能传导至心室,其特征为心房与心室的活动各自独立、互不相干;且心房率快于心室率。
临床表现
一度房室传导阻滞的患者通常无症状。
二度I型房室传导阻滞的患者可以无症状,如有症状多为心悸或是心搏暂停的感觉。
三度房室传导阻滞的患者其症状与心室率的快慢和伴随疾病相关,患者可感到疲倦、乏力、头晕、晕厥、心绞痛等,如并发心力衰竭时会有胸闷、气促及活动受限。
以上三种类型的房室传导阻滞可以随着病情的进展发生转化。当一、二度房室传导阻滞突然进展为三度房室传导阻滞时,因心室率突然减慢导致脑缺血,患者可能出现意识丧失、抽搐,严重者可致猝死。只有二度I型房室传导阻滞较少发展为三度房室传导阻滞。
治疗
严重的二度II型和三度房室传导阻滞可使心室率显著减慢,伴有明显症状如晕厥、意识丧失、阿-斯综合征发作时,需要植入起搏器治疗,以免发生长时间心脏停跳,导致生命危险。
起搏器可分为单腔、双腔、三腔起搏器。对于房室传导阻滞的患者,如经济条件许可,最好植入双腔起搏器,这样接近正常的心房先收缩、心室后收缩的功能。但如果经济困难,单腔起搏器也能救命。如果合并心衰,可考虑植入三腔起搏器。
植入永久性起搏器的适应证包括:
1.伴有临床症状的任何水平的高度或完全性房室传导阻滞;
2.束支-分支水平阻滞,间歇发生二度II型房室传导阻滞,且有症状者;
3.病态窦房结综合征或房室传导阻滞,心室率经常低于50次/分,有明显临床症状,或是间歇发生心室率低于40次/分,或由动态心电图显示有长达3s的RR间期(房颤患者长间歇可放宽至5s),虽无症状,也应考虑;
4.有窦房结功能障碍或(及)房室传导阻滞的患者,因其他情况必须使用减慢心率药物时,为保证适当的心室率,应植入起搏器。
 微信扫一扫打赏
微信扫一扫打赏
 支付宝扫一扫打赏
支付宝扫一扫打赏


